日帰り白内障手術One day cataract surgery
白内障とは
人間の目の中にはカメラに例えると「レンズ」にあたる水晶体という部分があり、正常な水晶体は透明ですが、様々な原因で水晶体が濁ってくる病気が『白内障』です。
白内障になると、「見えにくい」「かすむ」「ぼやける」「まぶしい」などの症状がでます。白内障はさまざまな原因で起こりますが、誰でも起こってくる加齢が最も多い原因です。メガネを合わせても見えにくい、かすみが強くなった、などの日常生活に不自由を感じるようあれば手術を検討いたします。個人個人の生活や目の状態などに合わせて、手術に最適な時期も変わりますので、是非じっくりお話させていただいた上で、ひとりひとりにその時期をご提案させていただきます。
一般的に以下のような場合には手術をお勧めいたします。
- 日常生活や仕事に支障が出る場合
- 屋外でまぶしくて見えづらい
- 矯正視力が0.7以下になった場合(運転免許の更新ができない)
- 高度な遠視の場合(緑内障発作の防止)
白内障の手術前検査
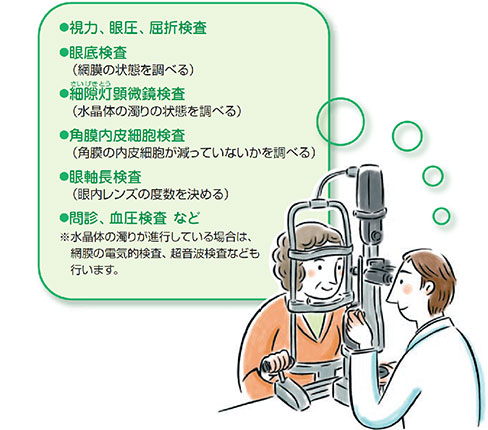
白内障の手術を受ける前には、手術が問題なく行えるかを調べ、目にあう眼内レンズを選ぶために、様々な検査を行います。
白内障の手術について
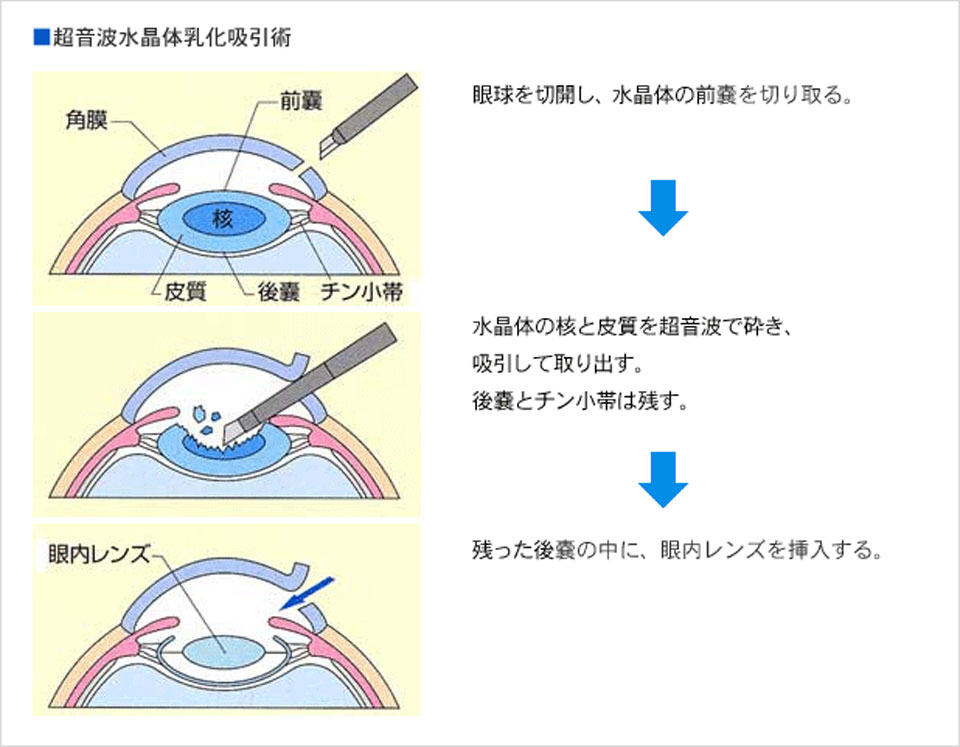
濁った水晶体を超音波で砕いて取り除き、人工のレンズを入れる方法で行います。麻酔は基本的に点眼麻酔で行いますが、場合によっては白眼の下に麻酔を追加します。手術時間は通常であれば片眼10分程度で、痛みはほとんどありません。ご希望される場合は両目とも同時に手術することも可能です。
できるだけ後遺症を残さず、術後の視力を最大限に引き出すために、患者さんの病状に応じて丁寧に行います。当院では安心して白内障手術を受けていただける環境・設備を整え、手術を行っております。
多焦点眼内レンズを用いた白内障手術についてCataract surgery using multifocal intraocular lenses
水晶体には柔軟性があって、周囲の筋肉によってその厚みを調節し、遠方から近方まで、境目なく焦点が合うようにできています。
ところが加齢などによって水晶体が硬くなってしまったり、周りの筋力が衰えたりすると、焦点が切り替えにくくなり、特に近方のものがはっきり見えなくなってきます。これが老眼という状態です。
水晶体が濁る白内障の原因として加齢が一番多い原因ですが、その為、老眼の症状が強い方が白内障手術を受けることが多くなっています。
白内障手術は、これまでの単に「濁りを取り矯正視力(眼鏡をかけた時の視力)を回復する」手術から、 「最適な眼内レンズを選び快適な“見え方(眼鏡なしでの視力)”を手に入れる」手術へと変わりつつあります。
以前は眼内レンズも単焦点のものだけで、老眼については別途眼鏡が必要だったのですが、近年、眼内レンズも2焦点や3焦点のものが開発され、老眼鏡をかけなくてすむ眼内レンズが選択できるようになりました。
なお、近年乱視を矯正できるトーリック眼内レンズも開発され、単焦点から3焦点、連続焦点型までどのタイプも選ぶことができます。単焦点の場合は健康保険適用になります。
しかし、機能が高い眼内レンズほど、入れた後のレンズの傾きや位置ずれに弱く、乱視を矯正できる「トーリック眼内レンズ」では軸ずれが問題になります。
当院での多焦点眼内レンズや乱視矯正眼内レンズを用いた白内障手術は、術後の最適な見え方を実現するために、一人ひとりに最適な眼内レンズを選ぶ精密な眼軸測定機器と手術顕微鏡に搭載したガイダンスシステムと最新の白内障手術機械の連携により、患者さん一人一人の眼に合わせた総合力の高い手術を行っています。
当院では、米国アルコン社の白内障手術ガイダンスシステムであるベリオンを用いています。
患者さんごとの目の形状を正確に把握して、画像データに基づいた術中ガイダンスにより正確な手術を提供しています。
当院での多焦点眼内レンズ白内障手術は保険診療との組み合わせによる「選定療養」になります。詳細は当院までお問い合わせください。
単焦点レンズ

ピントを合わせた距離のものが、
非常にクリアに見える
焦点深度拡張型レンズ

遠方から中間、そして実用的な近方距離まで
切れ目なく見える
3焦点レンズ

3つの焦点距離にあるものが、
同時にクリアに見える
当院にて使用している多焦点眼内レンズ
| 名前 | パンオプティクスプロ | テクニスピュアシー | ビビティ |
|---|---|---|---|
|
|
|
|
| 乱視矯正 | 〇 | 〇 | 〇 |
| 読書・スマホ | ◎ | △ | △ |
| パソコン | ◎ | ◎ | 〇 |
| 運転 | ◎ | ◎ | ◎ |
| レンズ費用 (片眼・税込) |
29万円 / 34万円(乱視用) |
28万円 / 33万円(乱視用) |
28万円 / 34万円(乱視用) |
| レンズの特徴 |
|
|
|
術前検査時にご希望をスタッフにお伝えください。
レンズ代には手術費用は含まれていません。角膜形状解析検査代(1,100円)も自己負担になります。
※多焦点眼内レンズを入れても眼鏡が不要になるわけではありません。
日帰り硝子体手術One-day vitreous surgery
硝子体手術とは
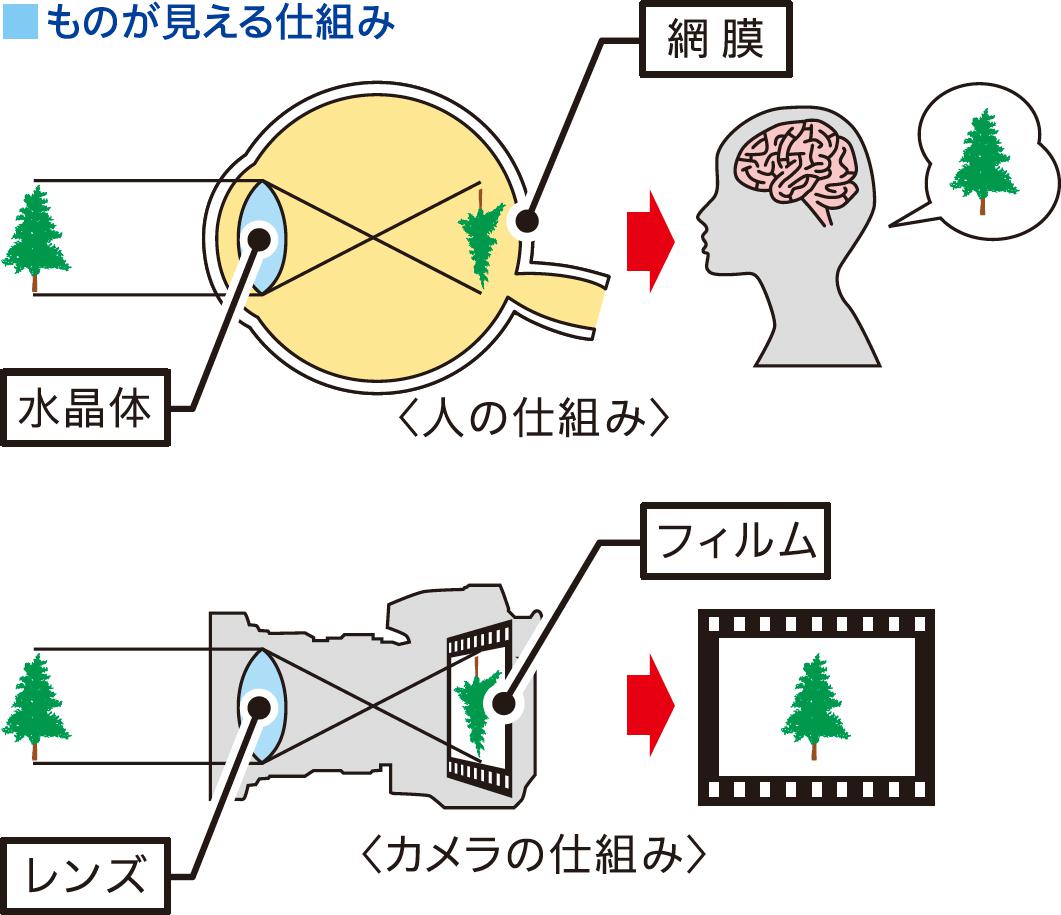
ものを見るために重要な部分でありカメラでいうフィルムにあたる網膜や、その中央にあり視力に大きく関係する黄斑部、その周辺の疾患(網膜前膜、黄斑円孔、増殖糖尿病網膜症、硝子体出血、裂孔原性網膜剥離など)を治療するために目の中のゼリー状の組織である硝子体を取り除く手術です。
近年の網膜硝子体手術の技術の進歩は目覚しく、日帰りで手術が行えるようになり、手術時間も多くは30分程度とより患者さんにとって負担が少なくなりました。我々のクリニックでは単に治すだけではなく、これまでの数多くの経験と技術を生かして、術後に少しでも良い視力に回復するよう最善を尽くします。
硝子体手術の対象となる代表疾患
黄斑前膜
黄斑前膜(黄斑上膜)は網膜の上にうすい膜が張ってくる病気です。視力が低下する、中心が歪んで見える、左右でものの大きさが大小不同に見えるなどの症状があります。
放置しても失明はしませんが、黄斑部は視力にとってもっとも大事な場所ですので、黄斑前膜が張ると見え方に影響が出ます。進行すると手術しても視力が出にくくなります。自然に治ることはほぼないため、視力低下や自覚症状が強い場合には手術が必要となります。
黄斑円孔
黄斑円孔はものを見る中心である黄斑部に小さい孔が開いた状態です。加齢により目の中の硝子体が変化し、黄斑部に対して引っ張る力(硝子体牽引)が加わることで起こります。線の中心が細くもしくは黒く抜けて見える、メガネをかけても視力が出ないなどの症状があります。進行すると手術しても視力が出にくくなります。
自然に治ることはほぼないため、発見された段階で早めの手術が必要となります。黄斑円孔の手術では手術後に硝子体に空気やガスを注入します。術後は一定期間のうつぶせが必要になります。
裂孔原性網膜剥離
年齢の変化や近視の影響などで硝子体が縮まると、網膜との癒着が強い箇所や薄い箇所に裂け目できて網膜裂孔になります。いったん網膜裂孔ができると、自然に治ることはありません。眼球の中にある水分(液化した硝子体)が網膜裂孔から網膜の後ろ側へ流れ込み網膜が剥がれると裂孔原性網膜剥離になります。
症状としては、網膜に裂孔ができると目の中に細かい影が映る症状(飛蚊症)が起こります。網膜剥離が進行すると影が広がるような症状(視野障害)を自覚するようになります。網膜剥離の進行は、10~20歳代の若年者では比較的遅く、数週間から数カ月を要します。
一方で、中年以降では硝子体の液化が進んでいるために網膜剥離の進行が早く、1週間以内に視野障害が進んでしまいます。網膜裂孔ができて間もない時期であれば、裂孔周囲を囲むようにレーザー治療を行います。
適切な時期に治療ができた場合、網膜剥離への進行を止めることができます。すでに広範囲に網膜剥離が進んでいる場合はレーザー治療で食い止められず、手術が必要となります。網膜剥離は放置すると失明のリスクがあるため、早めの手術が必要です。
網膜剥離に対する手術では手術中に硝子体にガスやシリコンオイルを注入します。術後は一定期間のうつぶせが必要になります。
増殖糖尿病網膜症
糖尿病にかかって長い年月がたつと、全身のいろいろな箇所に血管障害が起こってきます。特に目では糖尿病網膜症という網膜の障害を起こします。糖尿病網膜症が進行すると、網膜の酸素不足が著しくなり、眼内のあちこちに病的血管(新生血管)が生えてきます。
新生血管は破れやすく、硝子体出血を起こすと、見えにくくなります。また、網膜剥離や緑内障を合併するとさらに視力低下が進行します。放置すると失明のリスクがあるため、早めの手術が必要です。
当院での硝子体手術の方法
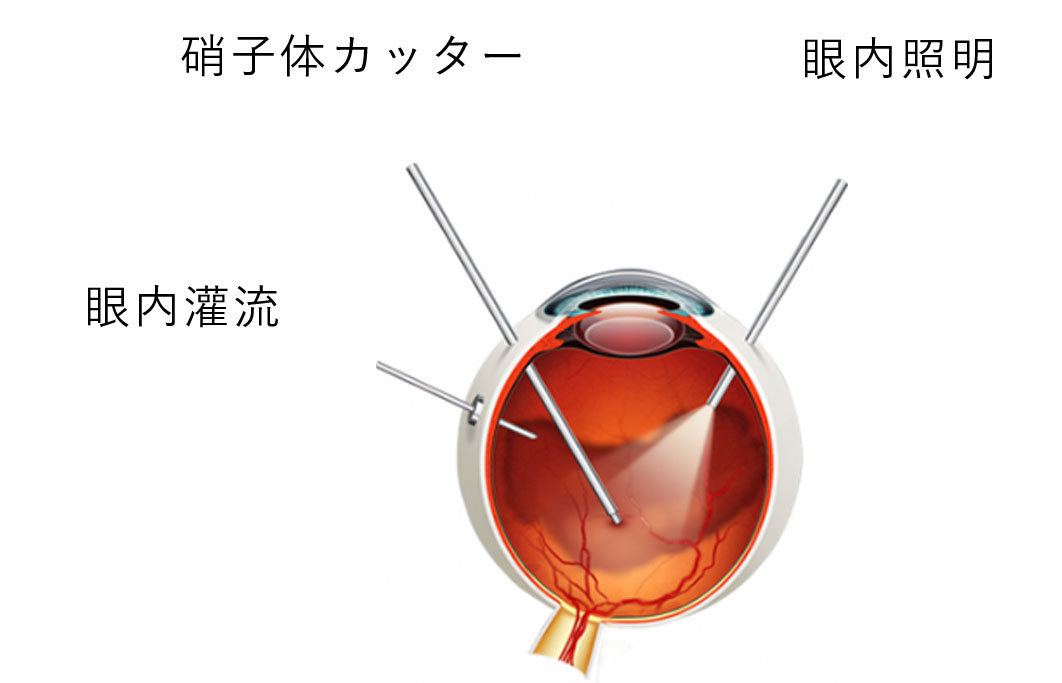
現在世界で実用化されている機器の中で最小の切開創で施行する27Gシステムの硝子体手術を施行しています。手術は局所麻酔で行います。
黒目から3-4mm離れた白目の部分に0.4mm程度の非常に小さい穴(ポート)を3または4箇所作成します。非常に創口が小さいため、ほとんど傷口を縫うことなく自己閉鎖が可能で、患者さんへの負担も少なく、合併症も減少し、術後の回復もかなり早まりました。
また、硝子体を切除する硝子体カッターは標準で1分間に20,000回転の切除効率を有し、合併症の発症を高度に抑制し、飛躍的に手術時の安全性が高められています。
さらにリサイトという眼内広角観察システムを用いることで、より安全に、より効率的に手術を遂行することが可能となっています。
種々の微細な眼内作業(硝子体切除、黄斑前膜・内境界膜剥離、増殖膜処理、レーザー照射等)を行います。手術終了時には多くは目の中に人工眼内灌流液を満たして終了しますが、病気の種類によっては目の中を空気や長期滞留ガス、シリコンオイルなどを充填して終了することもあります。ガスが入った場合、手術後にうつむき姿勢をお願いすることがあります。体位保持と安静にすることで、ガスは網膜を正常に戻す役割をします。
抗VEGF治療Anti-VEGF treatment
対象となる疾患
加齢黄斑変性
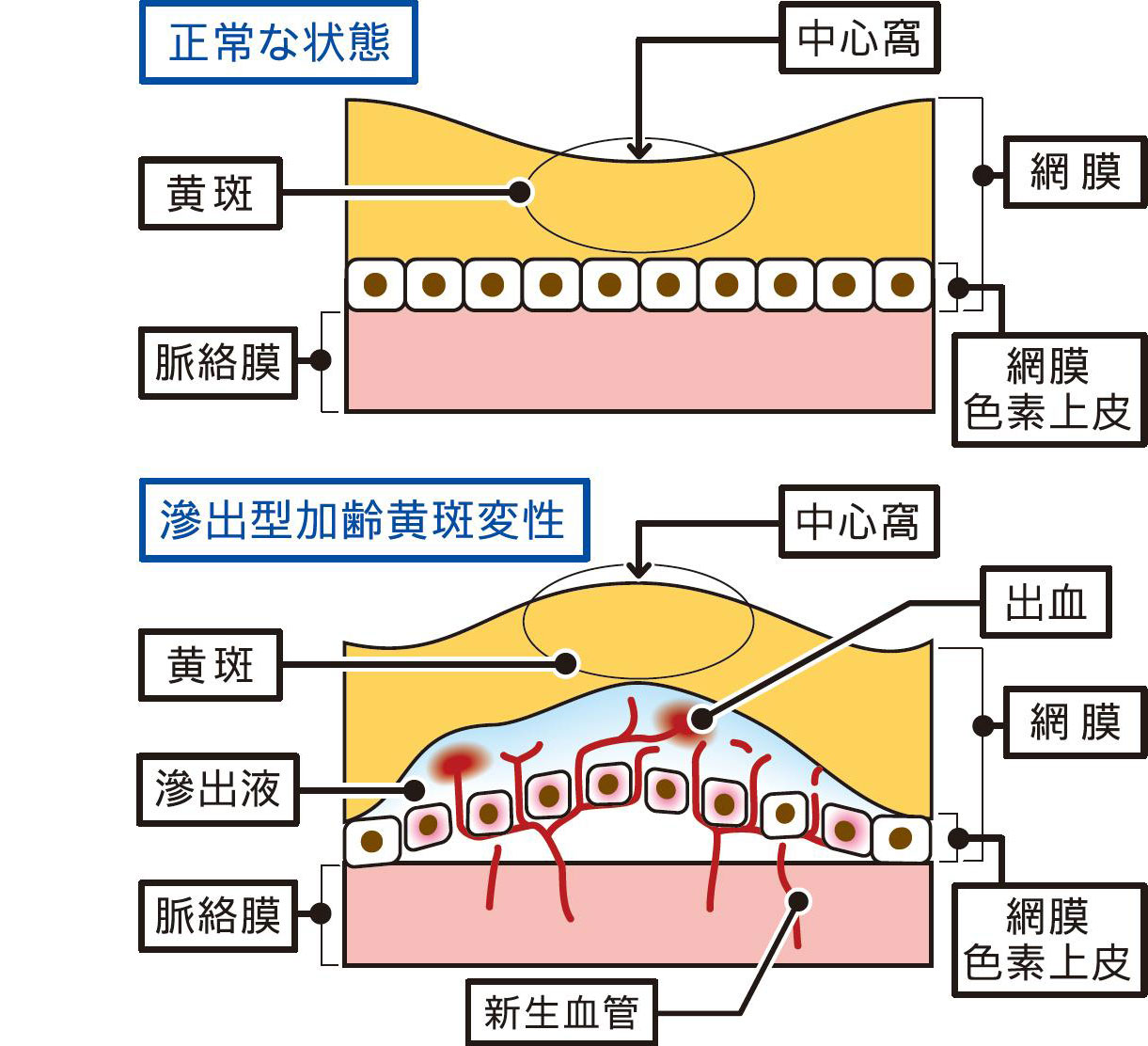
加齢黄斑変性は網膜の中心にある黄斑部が障害され、見え方が悪くなる病気です。日本における有病率は、10年ほど前の調査で50歳以上の約1.3%(日本の全人口で約70万人)といわれていましたが、ますます増加しています。
中心が歪んで見える、見たいところが黒く抜けて見える、メガネをかけてもはっきり見えないといった症状があります。発症予防や進行抑制のためにはバランスのとれた食事と目の健康管理が必要となります。日常生活で喫煙をされている方は禁煙が大切です。
治療としては新生血管を弱らせることが必要で、抗VEGF薬硝子体注射が第一選択です。
網膜静脈閉塞症
網膜に分布している血管に血のかたまりができると、血流が悪くなり血管が詰まってしまいます。その結果、網膜にむくみ(黄斑浮腫)や出血が起こる病気です。
原因としては、動脈硬化が関係しているといわれています。治療としては、黄斑浮腫による視力低下がみられる場合には抗VEGF薬を注射します。
糖尿病黄斑浮腫
糖尿病網膜症を発症した患者さんで黄斑にむくみ(黄斑浮腫)を生じる病態を糖尿病黄斑浮腫と呼び、視力が低下します。この場合にも抗VEGF薬やステロイド薬を注射します。
近視性脈絡膜新生血管
病的な強度近視の方の5~10%に起こる病気で、眼底(がんてい)で出血やむくみを生じる病気です。物がゆがんで見える、部分的に見にくい場所があるといった症状を伴う場合があります。
治療としては新生血管を弱らせることが必要で、抗VEGF薬硝子体注射が第一選択です。
抗VEGF薬硝子体注射について
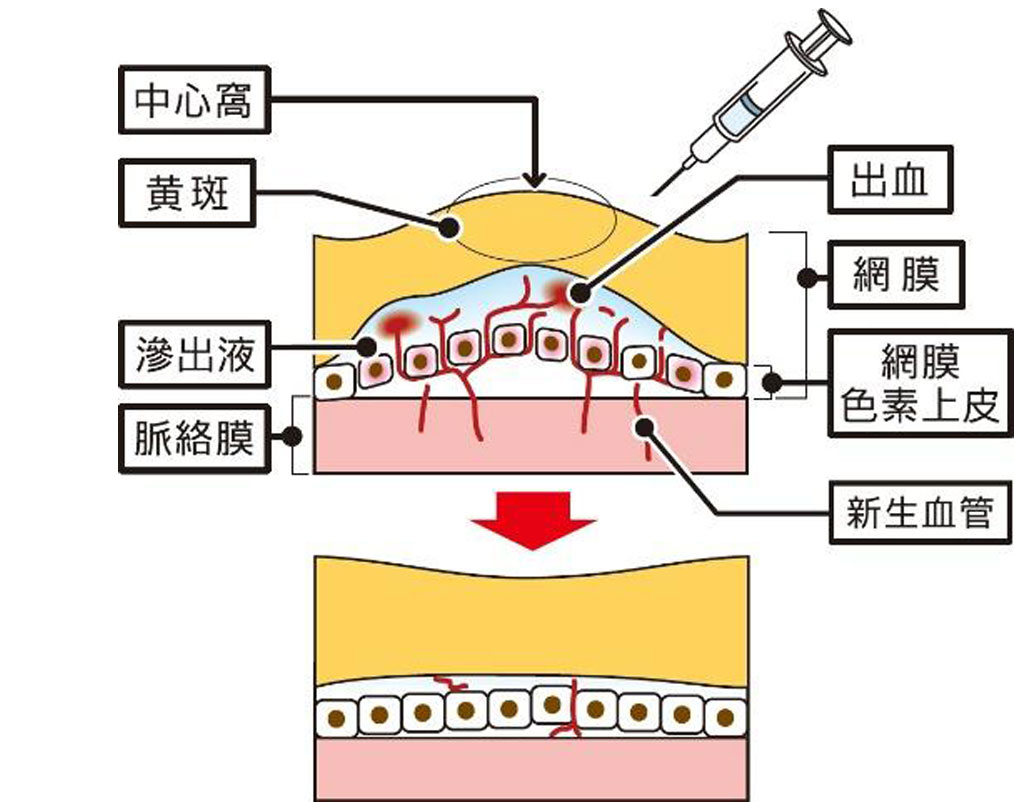
目の中(硝子体腔)に抗VEGF薬を注射して新生血管の働きを弱めます。数回の注射治療で病態が安定し、視力が改善することもあります。
一方で、治療効果が出にくい症例や、頻回の追加治療でも視力が改善しにくい場合もあります。年齢や病態、これまでの治療経過などから、その人ごとに個別化診療を行う必要があります。
注射治療まで期間があいてしまうと進行してしまうことがあり、当院では当日の注射治療により対応することが可能です。
コンタクトレンズ処方Contact lens prescription
コンタクトレンズを初めて装用される方もご安心下さい
基本となる視力検査の後、コンタクトレンズの種類を決め、テストレンズを装用して検査を行います。初めてコンタクトレンズを装用される方には、検査員がコンタクトレンズの取り扱い方法の説明や装用練習もいたしますので、ご安心下さい。
すべて終了するまでに1時間半から2時間くらいかかりますのでお時間に余裕を持ってお越し下さい。
当院で処方できるコンタクトレンズをご確認下さい
コンタクトレンズ再購入のための処方を受けられる方は、当院で処方できるコンタクトレンズをご確認下さい。
コンタクトレンズは種類によりレンズの規格が異なるため、それぞれのテストレンズを装用しての検査が必要です。取り扱いのないレンズは処方ができませんので、必ず当院で処方ができるレンズの種類をご確認下さい。また、現在お使いのレンズデータが判るものをお持ちであればご持参下さい。
はのうら眼科で処方ができるコンタクトレンズを、掲載しています。来院前に、必ずご確認下さい。詳しい情報は、メーカーのホームページでご覧下さい。メーカー名をクリックしていただくと、ホームページへリンクします。
コンタクトレンズの開始年齢について
角膜の成長は5歳くらいで完成するといわれています。しかし、コンタクトレンズの装用は、自分で取り外しができるようになってからにすべきでしょう。装用中に見えにくい、痛みがある、涙っぽいなどの異常な症状があったときに、自分で取り外しができないと重篤な障害を起こすことがあるからです。角膜に障害があっても、ソフトコンタクトレンズではそれほど痛みを感じませんので、注意が必要です。
以上のことから、当院では中学生(12歳)になってから装用するのをお勧めしています。未成年の方がコンタクトレンズ処方で来院される際には、必ず事前予約に加えて、保護者の方と一緒にご来院ください。
小児の近視抑制治療Myopia suppression treatment for children
小児の近視抑制治療(低濃度アトロピン点眼治療)について
日本では2人に1人が近視と言われています。先進国において近視は視力障害の主要な原因であり、近視は主に小児期に進行します。
また、高度な近視の場合は、視力喪失、黄斑変性症、網膜剥離、緑内障などの眼疾患に発展する可能性があります。
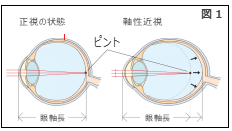
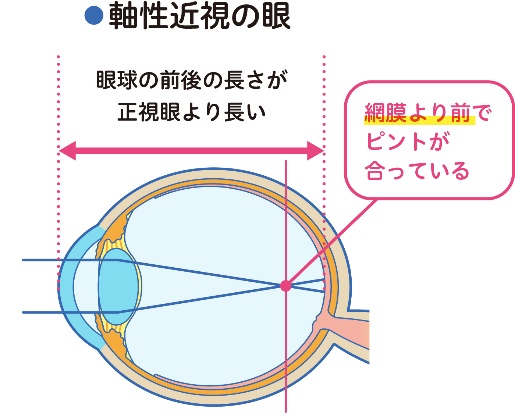
近視は眼球が楕円形に伸び(眼軸長が伸びる)ピントの 位置がずれることで生じる軸性近視のケースが多く(図1)、 一度眼軸が伸びてしまうと、戻ることがありません。そのため、 眼軸の伸びを抑えることが近視の進行を抑制するうえで重要 です。
はのうら眼科では小児期における近視の進行抑制を目的とした点眼治療を行っております。
【近視についてのQ&A】
Q:近視は治りますか?
A:自然に治る事はありません。成長期に身長が急速に伸びる時期がありますが、眼球も前後に伸びることで近視が進みます。この時期がもっとも近視が進みやすいとされています。
Q:視力がどんどん下がっているので不安です。
A:近視が進行して裸眼視力が下がるのは自然な事です。大事な事は眼鏡をかけた矯正視力が落ちないようにする事で、定期的な視力検査をする必要があります。近視の度数の進行が早ければ、抑制法を考えていく必要があります。
Q:近視が進む原因は?
A:明らかになっていません。よくある質問の例として以下のようなものがありますが、医学的に証明されたものはほとんどありません。
「遺伝ですか?」「睡眠時間が少ないからですか?」「眼鏡を常にかける/かけ外しするからですか?」「部屋や画面が暗いから/明るいからですか?」「暗い所で本を読んだり書いたりするからですか?」「ゲームやテレビを見るからですか?」「物をかたむけて見る/横目で見る/近づけて見るからですか?」などです。
最近の研究では近くでものを見る環境(テレビ・パソコン・携帯・ゲーム)による影響が大きいと言われています。
Q:近視が治らないのに治療をする必要がありますか?
A:将来近視による合併症を防ぐ意味で重要です。学童期の時期に少しでも進行を遅らせることができれば、失明につながるリスクを減らすことが期待できます。
Q:いつまで近視抑制の治療を続けたらいいですか?
A:一番近視が進みやすいのは成長期といわれています。身長が伸びるように、目の長さも伸びます。高校卒業まで治療を続けるとよいといわれています。
Q:近視が回復するといわれているもの(眼球運動のトレーニング・本・器機・施設・食品・サプリメントや民間療法)など効果はありますか?
A:医学的に近視の進行を抑制できるという報告はありません。
小児の近視抑制目薬
「リジュセアミニ」
この度、小児の近視進行を抑制する参天製薬「リジュセアミニ点眼薬」の処方を開始いたします。この治療は1日1回就寝前に点眼することで、現在の近視の進みを抑制する治療法です。
参天製薬とシンガポール国立眼科・視覚研究所であるシンガポールアイリサーチインスティテュートにより共同開発され、2024年12月に厚生労働省より製造販売が承認された新しい点眼薬で、お子様にも使いやすい「一回使い切りタイプ(防腐剤フリー)」となっています。
リジュセア🄬ミニ点眼薬について
近視抑制の効果について
小児期の近視は、長時間近くを見続けることなどが原因で目の奥行き(眼軸長)が伸びてしまい、ピントが合わなくなることが主な原因です。リジュセアミニ点眼薬は、目の奥行きを伸ばす原因となる「ムスカリン受容体」という部分に働きかけ、眼軸長の伸びを抑えることで、近視の進行を防ぐ効果が期待されています※1。
※1…参天製薬HP:「日本初となる近視の進行抑制を目的とする点眼剤リジュセア®ミニ点眼液 0.025%(アトロピン硫酸塩点眼液)の国内における製造販売承認を取得」
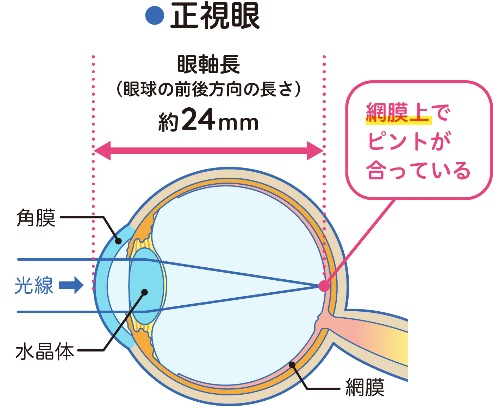
子どもの近視とは
子どもの近視は主に眼球が楕円形に伸びてしまう(眼軸長が伸びる)ことが原因です。近年の調査で、近視はたとえ軽度でも、緑内障や網膜剥離など近視以外の眼の病気に将来かかるリスクを上昇させことが明らかになってきました。眼軸長は一度伸びてしまうと戻ることはないため、小児期の段階で眼軸長の伸びを抑えることが近視の進行を抑制するために大切になってきます※2。
※2…参天製薬HP:参天製薬 子どもの近視情報WEB
対象となる方
- 5歳以上
- 治療プログラムに従った通院・定期検診が可能な方
- 医師により適応と判断された方
用法・用量
- 通常、1回1滴 、1日1回就寝前に点眼する
リジュセアミニ治療プログラムの流れと費用
価格1箱30本入り(1か月分4,380円、税込)
| 初回 | ¥7,680 | 診察・検査 ¥3,300 点眼薬 ¥4,380(1箱) |
|---|---|---|
| 1ヵ月後 | ¥15,340 | 診察・検査 ¥2,200 点眼薬 ¥13,140(3箱) |
| 以降は3ヵ月ごと | ¥15,340 | 診察・検査 ¥2,200 点眼薬 ¥13,140(3箱) |
注意事項
現在の近視を進みにくくすることを目的とするものであり、近視を治し裸眼視力を回復させる治療ではありません。この治療は「自由診療」のため、保険診療と同日に行うことができません。学校検診での眼科検診や眼鏡処方も自由診療扱いとなります。


